Número Atual: Janeiro-Março 2017 - Volume 1 - Número 1
- Imprimir
- Indicar
- Estatísticas
- (0)
Comentários - Como Citar
- Download da Citação
- Artigos Relacionados
-
Outros dos
Autores
Comunicação Clínica e Experimental
Interleucina-2 no tratamento adjuvante de paciente com linfocitopenia CD4 idiopática e tuberculose disseminada
Interleukin 2 as adjuvant treatment in a patient with idiopathic CD4 lymphocytopenia and disseminated tuberculosis
Juliana Fóes Bianchini Garcia; Nathalia Silveira Barsotti; Cristina Maria Kokron; Jorge Kalil; Pedro Giavina-Bianchi
DOI: 10.5935/2526-5393.20170013
Disciplina de Imunologia Clínica e Alergia, Departamento de Clínica Médica, Faculdade de Medicina da Universidade de Sao Paulo, Brasil
Endereço para correspondência:
Juliana Fóes Bianchini Garcia
E-mail: jufbianchini@hotmail.com
Submetido em: 10/01/2017
Aceito em: 15/02/2017
Nao foram declarados conflitos de interesse associados à publicaçao deste artigo
RESUMO
Linfocitopenia CD4 idiopática (LCI) é uma imunodeficiência rara e grave caracterizada por uma diminuiçao inexplicável da contagem absoluta de linfócitos T CD4, a qual está associada a infecçoes oportunistas. Existem poucos relatos de casos na literatura que descrevem a IL2 como uma opçao terapêutica em infecçoes oportunistas associadas à LCI. Relatamos os benefícios da adiçao de IL2 ao tratamento padrao em um paciente com ICL e infecçoes oportunistas. Um homem de 38 anos de idade foi internado por acidente vascular cerebral isquêmico devido à vasculite infecciosa. A análise do líquido cefalorraquidiano mostrou meningite neutrofílica. Cultura e PCR foram positivos para Mycobacterium tuberculosis. A tomografia de tórax foi compatível com tuberculose pulmonar. O paciente também apresentava candidíase oral, onicomicose e dermatite seborreica. A contagem de células sanguíneas mostrou linfocitopenia. O tratamento padronizado para tuberculose disseminada (RIPE) e fluconazol foram iniciados e mantidos em casa após a alta do paciente. Após cinco meses de seguimento, o paciente foi encaminhado ao imunologista clínico, pois nao apresentava melhora clínica significativa, tendo sido hospitalizado diversas vezes. A avaliaçao imunológica mostrou uma contagem sanguínea de CD4 T consistentemente inferior a 100 células/mm3 e o diagnóstico de LCI foi confirmado (linfocitopenia inexplicável com menos de 300 células/mm3 ou menos de 20% de células T CD4+ em mais de uma ocasiao com pelo menos 2 meses de intervalo). O paciente também apresentava episódios raros de linfocitopenia de células B e hipogamaglobulinemia, tendo recebido gamaglobulina. Como tratamento adjuvante, a IL2 subcutânea foi associada ao tratamento padronizado. Até agora, o paciente recebeu cinco ciclos consecutivos de IL2, mostrando melhora clínica e aumento da contagem de células T CD4 no sangue, atingindo um valor máximo de 401 células/mm3. As células CD8, B e natural killer também aumentaram. Novas análises do líquido cefalorraquidiano foram normais, e a cultura de Mycobacterium tuberculosis e a PCR foram negativas. Nosso paciente com infecçoes oportunistas associadas à LCI apresentou evoluçao laboratorial e clínica favoráveis após a adiçao de IL2 ao tratamento padrao. Este relato de caso apoia o uso de IL2 como um coadjuvante seguro e potencialmente eficaz para infecçoes oportunistas associadas à LCI. O caso destaca a importância da avaliaçao e acompanhamento de pacientes com suspeita de imunodeficiência por imunoalergologistas.
Descritores: Interleucina-2, linfocitopenia CD4 idiopática, tuberculose, imunidade, tratamento.
INTRODUÇAO
Linfocitopenia CD4 idiopática (LCI) é uma alteraçao imunológica rara, descrita inicialmente na década de 1990, e caracterizada por linfocitopenia de CD4 menor do que 300 células/mm3 ou menor do que 20% das células T, em mais de uma ocasiao. O paciente nao deve apresentar nenhuma comorbidade ou infecçao que justifique tal alteraçao celular, como por exemplo sorologia positiva para HIV, outras imunodeficiências, ou uso de determinadas medicaçoes que justifiquem a diminuiçao do número absoluto de CD41-7. Tal condiçao clínica está associada a infecçoes oportunistas: infecçoes por Mycobacterium avium, Pneumocystis jiroveci, Criptococos, Candida albicans, herpes zoster, Toxoplasma gondii, HPV, citomegalovírus, infecçoes fúngicas, dentre outras1-6,8.
Tal imunodeficiência está associada a taxa de mortalidade considerável e o tratamento inicial baseia-se em eliminar e prevenir infecçoes oportunista2,4,29. Mais recentemente, alguns estudos evidenciaram boa resposta clínica com o uso de interleucina 2 (IL-2) e resposta parcial com a administraçao de interferon gama (IFN gama) complementando o tratamento das infecçoes oportunistas12-15. No presente estudo, relatamos o impacto da terapia com IL-2 em um caso de LCI em tratamento convencional para tuberculose disseminada e candidíase oral.
RELATO DE CASO
Paciente masculino, 38 anos, engenheiro, natural e residente em Sao Paulo. Em abril de 2015, foi levado à emergência hospitalar por ter acordado com dificuldade para elevar o membro superior esquerdo, disartria e assimetria facial. Paciente previamente hígido, com história pregressa de tuberculose aos 4 anos, nao sabendo relatar o tratamento realizado na época. Negava história pregressa de infecçoes de repetiçoes, graves ou com evoluçoes atípicas. Negava também reaçoes vacinais e internaçoes ou cirurgias prévias. Nao sabia referir se havia sido vacinado contra tuberculose e nao apresentava cicatriz vacinal para BCG. Nao tinha pais consanguíneos, nem história familiar de imunodeficiências ou autoimunidades. Pai apresentou tuberculose pulmonar há dois anos, foi tratado e atualmente encontrava-se assintomático.
Ao exame físico de admissao, o paciente apresenta-se alerta, orientado no tempo e espaço, com sonolência transitória e recidivante, discreta disartria e paresia braquifacial à esquerda. Pupilas isocóricas e fotorreagentes. Estava eupneico, com PA de 140/90 mmHg e FC de 60 bpm. Apresentava onicomicose em todos os dedos dos pés. Restante do exame físico sem alteraçoes.
Em relaçao aos exames complementares da admissao, o hemograma, as enzimas hepáticas e a funçao renal eram normais. A PCR estava elevada (4,4), e o FAN era positivo, padrao pontilhado fino, 1:320. As sorologias para HIV, HTLV, EBV, HZV, VDRL eram negativas. Hemocultura, urocultura e pesquisa de BAAR no escarro negativas. Tomografia e ressonância nuclear magnética de crânio mostraram pequena área isquêmica em ramo posterior da cápsula interna direita, sem sinais de hipertensao intracraniana (Figura 1A). A angioressonância era compatível com estenose focal na emergência da artéria cerebral média direita, e o doppler transcraniano evidenciou vasculite e vasoespasmo cerebral. Feita a hipótese diagnóstica de acidente vascular cerebral isquêmico por vasculite infecciosa. A análise bioquímica do líquido cefalorraquidiano (LCR) evidenciou alta celularidade, 479 células/mm3, às custas de neutrófilos, proteínas de 126, glicorraquia de 5, com exames bacteriológico e micológico negativos.
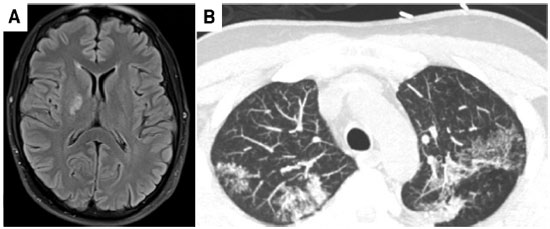
Figura 1 A) Ressonância nuclear magnética de crâneo mostrando AVC isquêmico B) Tomografia computadorizada de tórax mostrando tuberculose pulmonar com disseminaçao broncogênica
Antibioticoterapia para meningoencefalite bacteriana foi iniciada. O paciente manteve os mesmos parâmetros clínicos, sendo repetida a angioressonância quatro dias após admissao hospitalar, que demonstrou piora da área isquêmica, sem sinais de hipertensao intracraniana. Seis dias após a admissao, a cultura de LCR e a PCR identificaram o agente Mycobacterium tuberculosis, confirmando o quadro de meningoencefalite tuberculosa. Foi suspenso a antibióticoterapia e iniciado esquema RIPE e corticoterapia sistêmica, além de quimioprofilaxia para tromboembolismo.
O paciente permaneceu em Unidade de Terapia Intensiva (UTI) e manteve-se hemodinamicamente estável, com o uso de droga vasoativa para manter a pressao arterial média. Estava confortável em ar ambiente, afebril, mas com flutuaçao do nível de consciência, apresentando períodos recorrentes de sonolência. Recebeu fluconazol para tratamento de monilíase oral. Foi solicitada avaliaçao clínica de equipe de imunologia que observou linfopenia desde o momento da admissao hospitalar e diminuiçao da concentraçao sérica de Imunoglobulina G (IgG). Indicado a reposiçao de gamaglobulina humana. Solicitou-se tomografia computadorizada de tórax para investigar a origem da tuberculose, a qual confirmou nódulos centrolobulares em padrao de árvore de brotamento bilateral, sugerindo tuberculose pulmonar com padrao de disseminaçao broncogênica (Figura 1B).
Devido à instabilidade neurológica, foram solicitados novos exames de imagens que confirmaram piora das lesoes iniciais e hidrocefalia. Nova análise bioquímica do LCR mostrou os mesmos padroes anteriores, sendo drenado 15 mL de LCR. Paciente evoluiu com rebaixamento do nível de consciência, vômitos e crise convulsiva, sendo submetido à derivaçao ventrículo-peritoneal e intubaçao orotraqueal. Após melhora clínica e neurológica parcial, recebeu alta hospitalar 11 dias após sua admissao.
Continuou tratamento domiciliar para tuberculose disseminada, nao apresentando resposta clínica favorável ao tratamento convencional, sem melhora do LCR, VHS e exames de imagens. Houve necessidade de internaçoes hospitalares subsequentes para controle do quadro clínico. Após quatro meses do início da doença, o paciente foi avaliado por nossa equipe. Novos exames laboratoriais seriados evidenciaram imunoglobulinas normais, hemograma com linfopenia persistente, imunofenotipagem com diminuiçao de células CD4, diminuiçao esporádica de células CD8 e inversao da relaçao CD4/CD8. Os linfócitos B e as células natural killer também estavam baixos em alguns momentos. Devido à evoluçao clínica desfavorável e atípica e a diminuiçao de células CD4, foram feitas as seguintes hipóteses diagnósticas:
1) imunodeficiência primária (IDP) por linfocitopenia T CD4 Idiopática;
2) imunodeficiência secundária (IDS) pela micobacteriose disseminada;
3) imunodeficiência secundária (IDS) ao uso de corticosteroide sistêmico.
Foi entao associada ao tratamento convencional das infecçoes oportunistas apresentadas, a administraçao de IL-2. O paciente evoluiu com melhora clínica e neurológica importante, com normalizaçao do liquor, inclusive com PCR para micobactéria negativo. Recebeu seis ciclos consecutivos de IL-2, com melhora transitória do número total de células CD4 (Figura 2). O diagnóstico de linfocitopenia T CD4 idiopática foi confirmado, pois estas células encontravam-se diminuídas mesmo antes do uso de corticosteroides sistêmicos e as mesma nao apresentaram normalizaçao após o tratamento da tuberculose.
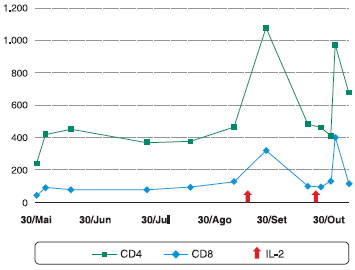
Figura 2 Resposta de células CD4 e CD8 à IL-2
DISCUSSAO
A IL-2 tem sido utilizada no tratamento de diversas IDP8-11 e IDS12-16,34. O mecanismo de açao da IL-2 no tratamento destas disfunçoes do sistema imunológico ainda nao está totalmente esclarecido. Observou-se que tal citocina estimula a formaçao de linfócitos T nos órgaos linfoides primários, aumentando o número absoluto de células CD4 e melhorando a resposta imunológica17. Especula-se também que a IL-2 estimularia a proliferaçao de células T e teria papel de proteçao contra a morte celular programada, prolongando a meia-vida destas células em longo prazo17,19,20. Estudos em pacientes com HIV positivo e linfopenia CD4 tratados com terapia antirretroviral e IL-2 demonstraram aumento de células CD4 e melhora da resposta imunológica16-19.
Alguns estudos mostraram resposta imunológica favorável ao uso de IFN-gama na LCI, por mecanismo também ainda nao elucidado. Mas o aumento absoluto de CD4 nao foi representativo em uma casuística, sendo restabelecido somente após o controle das infecçoes e uso concomitante de IL-230. Cunningham-Rundles et al. descreveram o caso de uma mulher, de 67 anos, com LCI e infecçao grave e crônica por micobactéria, com CD4 de 29 a 428 cel/mm3, que nao respondia ao tratamento habitual para tuberculose e ao uso de IFN-gama. Cinco meses após a associaçao da IL-2 ao tratamento, a paciente apresentou controle da infecçao e melhora clínica. Mesmo após o controle da infecçao, somente após 1 ano de uso de IL 2, os linfócitos T CD4 voltaram a atingir valor mínimo desejado de 100 cel/mm3. O tratamento com IL-2 foi mantido por 5 anos e as células CD4 atingiram valor maior do que 200 cel/mm3 12. Desde entao, outros poucos casos de LCI foram descritos, e em todos os casos a IL-2 foi associada ao tratamento da infecçao oportunista, promovendo o controle da infecçao e aumento das células CD413-15,32-33. Em nosso estudo, o paciente apresentava tuberculose disseminada, candidíase oral e onicomicose, sem reposta clínica favorável ao tratamento convencional destas doenças. O diagnóstico de LCI foi feito e a IL-2 foi associada ao tratamento convencional. O paciente evoluiu com melhora clínica importante, aumento de células CD4 e erradicaçao da infecçao. Dessa forma, assim como já descrito na literatura, evidenciamos a importância clínica do uso da IL-2 no tratamento de LCI e a importância da avaliaçao imunológica do especialista nos casos de infecçoes frequentes, graves ou com evoluçao atípica.
REFERENCIAS
1. Unexplained CD4+ T-lymphocyte depletion in persons without evident HIV infection - United States. MMWR. 1992;41:541.
2. Laurence J, Siegal FP, Schattner E, Gelman IH, Morse S. Acquired immunodeficiency without evidence of infection with human immunodeficiency virus types 1 and 2. Lancet. 1992;340:273-4.
3. Smith DK, Neal JJ, Holmberg SD. Unexplained opportunistic infections and CD4+ T-lymphocytopenia without HIV infection. An investigation of cases in the United States. The Centers for Disease Control Idiopathic CD4+ T-lymphocytopenia Task Force. N Engl J Med. 1993;328:373.
4. Ho DD, Cao Y, Zhu T, et al. IdiopathicCD4+ T lymphopenia(ICL): immunodeficiency without evidence of human immunodeficiency virus infection. N Engl J Med. 1993;328:380-6.
5. Spira TJ, Jones BM, Nicholson JKA, et al. Idiopathic CD4+ T lymphocytopenia - an analysis of five patients with unexplained opportunistic infections. N Engl J Med. 1993;328:86-92.
6. Duncan RA, Von Reyn CF, Alliegro GM, Toossi Z, Sugar AM, Levitz SM. Idiopathic CD4+ T lymphocytopenia - four patients with opportunistic infections and no evidence of HIV infection. N Engl J Med. 1993;328:393-8.
7. Aledort LM, Operskalski EA, Dietrich SL, et al. CD4+ counts in a study of transfusion safety. N Engl J Med. 1993;328:441-2.
8. Zonios DI, Falloon J, Bennett JE, et al. CD4+ lymphocytopenia: natural history and prognostic factors. Blood. 2008;112:287-94.
9. DeHovitz JA, Feldman J, Landesman S. Idiopathic CD4+ T-lymphocytopenia. N Engl J Med. 1993;329:1045-6.
10. Petrofsky M, Bermudez LE. CD4+ T cells but not CD8+ or gd+ lymphocytes are required for host protection against Mycobacterium avium infection and dissemination through the intestinal route. Infect Immun. 2005;73:2621-7.
11. Shiratsuchi H, Krukovets I, Ellner JJ. Role of T cell subsets in the modulation of Mycobacterium avium growth within human monocytes. Cell Immunol. 2000;202:6-12.
12. Cunningham-Rundles C, Murray HW, Smith JP. Treatment of idiopathic CD4 T lymphocytopenia with IL-2. Clin Exp Immunol. 1999;116:322-5.
13. Warnatz K, Draeger R, Schlesier M, Peter HH. Successful IL-2 therapy for relapsing herpes zoster infection in a patient with idio- pathic CD4+ T lymphocytopenia. Immunobiology. 2000;202:204-11.
14. Wilhelm M, Weissinger F, Kunzmann V, Muller JG, Fahey JL. Idiopathic CD4+ T cell lymphocytopenia evolving to monoclonal immunoglobulins and progressive renal damage responsive to IL-2 therapy. Clin Immunol. 2001;99:298-04.
15. Yilmaz-Demirdag Y, Wilson B, Lowery-Nordberg M, Bocchini JA, Bahna SL. Interleukin-2 treatment for persistent cryptococcal meningitis in a child with idiopathic CD4(+) T lymphocytopenia. Allergy Asthma Proc. 2008;29:421-4.
16. Gorlin R, Gelb B, Diaz GA, Lofsness KG, Pittelkow MR, Fenyk JR. WHIM syndrome, an autosomal dominant disorder: clinical, hematological, and molecular studies. Am J Med Genet. 2000;91:368-76.
17. Ozsahin H, Arredondo-Vega FX, Santisteban I, et al. Deaminase deficiency in adults. Blood. 1997;89:2849-55.
18. Shovlin CL, Simmonds HA, Fairbanks LD, et al. Adult onset immunodeficiency caused by inherited adenosine deaminase deficiency. J Immunol. 1994;153:2331.
19. Ostergaard PA, Deding A, Eriksen J, Mejer J. Common variable immunodeficiency and purine nucleotidase and nucleoside phosphorylase deficiency. A case report. Acta Pathol Microbiol Scand. 1980;88:299-302.
20. Gatti RA, Boder E, Good RA. Immunodeficiency, radiosensitivity, and the XCIND syndrome. Immunol Res. 2007;38:87-101.
21. Paganelli R, Scala E, Scarselli E, et al. Selective deficiency of CD4+/CD45RA+ lymphocytes in patients with ataxia-telangiectasia. J Clin Immunol. 1992;12:84-91.
22. Michałkiewicz J, Barth C, Chrzanowska K, Gregorek H, Syczewska M, Weemaes CMB, et al. Abnormalities in the T and natural killer lymphocyte phenotype in patients with Nijmegen breakage syndrome. Clin Exp Immunol. 2003; 134:482-90.
23. Schubert R, Reichenbach J, Zielen S. Deficiencies in CD4+ and CD8+ T cell subsets in ataxia telangiectasia. Clin Exp Immunol. 2002;129:125-32.
24. Mitsuyasu R, Gelman R, Weng Cherng D, et al. The virologic, immunologic, and clinical effects of interleukin 2 with potent anti- retroviral therapy in patients with moderately advanced human immunodeficiency virus infection: a randomized controlled clini- cal trial - AIDS Clinical Trials Group 328. Arch Intern Med. 2007;167:597-605.
25. Marchetti G, Meroni L, Varchetta S, et al. Low dose prolonged intermittent interleukin 2 adjuvant therapy: results of a randomized trial among human immunodeficiency virus-positive patients with advanced immune impairment. J Infect Dis. 2002;186:606-16.
26. Emery S, Capra WB, Cooper DA, et al. Pooled analysis of 3 randomized, controlled trials of interleukin 2 therapy in adult human immunodeficiency virus type 1 disease. J Infect Dis. 2000;182:428-34.
27. Jacobson EL, Pilaro F, Smith KA. Rational interleukin 2 therapy for HIV positive individuals: daily low doses enhance immune function without toxicity. Proc Natl Acad Sci USA. 1996;93:10405-10.
28. Katz P, Yeager H Jr, Whalen G, Evans M, Swartz RP, Roecklein J. Natural killer cell-mediated lysis of Mycobacterium-avium complex-infected monocytes. J Clin Immunol. 1990;10:71-7.
29. Reza G, Pezzofti P, Aiuti F. Acquired immunodeficiency without HIV infection: epidemiology and clinical outcome in Italy. BMJ. 1995;311:785-6.
30. Netea MG, Brouwer AE, Hoogendoorn EH, Van der Meer JW, Koolen M, Verweij PE, et al. Two patients with cryptococcal meningitis and idiopathic CD4 lymphopenia: defective cytokine production and reversal by recombinant interferon-gamma therapy. Clin Infect Dis. 2004;39:e83-7.
31. Cunningham-Rundles C, Murray HW, Smith JP. Treatment of idiopathic CD4 T lymphocytopenia with IL-2. Clin Exp Immunol. 1999;116:322-5.
32. Trojan T, Collins R, Khan D. A. Safety and efficacy of treatment using interleukin-2 in a patient with idiopatic CD4 lymphopenia and Mycobacterium avium-intracellulare. Clin Exp Immunol. 2009;156:440-5.
33. Sternfeld T, Nigg A, Belohradsky BH, Bogner JR. Treatment of relapsing Mycobacterium avium infection with interferom-gamma and interleukin-2 in an HIV-negative patient with low CD4 syndrome. J Infect Dis. 2010;14S:e198-201.
34. Shen H, Min R, Tan Q, et al. The beneficial effects of adjunctive recombinant human interleukin-2 for multidrug resistant tuberculosis. Arch Med Sci. 2015;11:584-90.



